Cirugía mutiladora
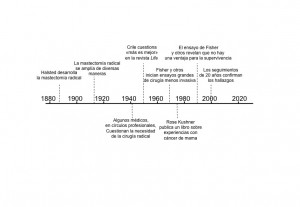
Hasta la mitad del siglo XX, la cirugía era el principal tratamiento para el cáncer de mama. Se basaba en la idea de que el cáncer avanzaba de una manera lenta y ordenada y que se diseminaba, en primer lugar, del tumor en la mama a los ganglios linfáticos locales de la axila, por ejemplo.
Así pues, se aducía que cuanto más radical y pronta fuera la operación para extirpar el tumor, mayores serían las probabilidades de detener la diseminación del cáncer. El tratamiento consistía en una cirugía «local» extensa, es decir, una operación en la mama y la región cercana. Quizá se la consideraba local, pero una mastectomía radical era todo menos eso: implicaba extirpar grandes porciones de los músculos del pecho y mucho tejido linfático de las axilas, además de la mama en sí.
Sin embargo, algunos perspicaces especialistas en cáncer de mama señalaron que estas operaciones, cada vez más mutiladoras, no parecían repercutir en las tasas de mortalidad por cáncer de mama. Así que propusieron una teoría diferente: que el cáncer de mama, en lugar de diseminarse desde la mama a través de los ganglios linfáticos cercanos, era en realidad una enfermedad sistémica (es decir, generalizada) desde el inicio.
Dicho de otro modo, razonaron que, al momento de detectar el tumor en la mama, ya debía de haber células cancerosas presentes en otros lugares del cuerpo (véase abajo). De ser así, extirpar el tumor con un margen adecuado de tejido normal y agregar un ciclo de radioterapia local sería mucho menos cruel con la mujer y quizá igualmente eficaz que la cirugía radical.
La introducción de los «tratamientos sistémicos» alrededor de esa época, es decir, tratamientos dirigidos contra la aparición o el desarrollo de células cancerosas en otras partes del cuerpo, también se basó en esta nueva teoría de la diseminación del cáncer de mama. Como consecuencia directa de esta nueva manera de pensar, los médicos propusieron una intervención quirúrgica más limitada, conocida como tumorectomía o mastectomía parcial, a saber, la extirpación del tumor y un margen del tejido normal circundante. La tumorectomía iba seguida de radioterapia y, en algunas mujeres, de quimioterapia.
Pero los defensores de la tumorectomía enfrentaron una enorme oposición al comparar esa nueva postura con la cirugía radical. Algunos médicos creían muy firmemente en una u otra postura, y las pacientes pedían con insistencia uno u otro tratamiento. El resultado fue un retraso prolongado para obtener la evidencia científica indispensable sobre las ventajas y desventajas del nuevo tratamiento propuesto en comparación con el anterior.
No obstante, a pesar de estas dificultades, los excesos quirúrgicos a la larga fueron puestos en entredicho, tanto por cirujanos renuentes a seguir adelante, en vista de los dudosos beneficios para sus pacientes, como por mujeres con capacidad de opinión que también estaban renuentes a someterse a operaciones mutiladoras.
A mediados de los años cincuenta, el cirujano estadounidense George Crile fue pionero de esta tendencia, al hacer públicas sus dudas respecto al enfoque de «más es mejor». Consciente de que no había otra táctica para alentar a los médicos a pensar a críticamente, Crile se dirigió a ellos en un artículo publicado en la popular revista Life.[1] Su método fue acertado: el debate que había entre miembros de la profesión médica quedaba ahora al descubierto en lugar de estar confinado a los círculos académicos.
Más adelante otro cirujano estadounidense, Bernard Fisher, en colaboración con médicos de otras especialidades, ideó una serie de experimentos rigurosos para estudiar la biología del cáncer. Sus resultados indicaron que las células cancerosas en efecto podían viajar ampliamente por el torrente sanguíneo, incluso antes de que se descubriera el cáncer primario. Así pues, no tenía sentido practicar operaciones agresivas si el cáncer ya estaba presente en otras partes del cuerpo. Mientras que Crile había usado su juicio clínico para preconizar y emplear tratamientos locales menos radicales, Fisher y un grupo creciente de investigadores colaboraron en un enfoque más formal y riguroso.
Buscaron probar o refutar la utilidad de la cirugía radical por el método imparcial (no sesgado) más reconocido: los ensayos clínicos aleatorizados. Suponían que, si realizaban tales estudios, la comunidad médica y la población en general podrían convencerse en un sentido u otro. En 1971, el doctor Fisher declaró de manera directa que los cirujanos tenían la responsabilidad ética y moral de probar sus teorías realizando ensayos de ese tipo. Y sin duda, el seguimiento durante 20 años de los ensayos de Fisher demostró que, en términos del riesgo de muerte prematura, no se podía demostrar una ventaja de la mastectomía total respecto de la tumorectomía seguida de radioterapia.[2]
Asimismo, investigadores de otros países realizaron ensayos aleatorizados que compararon el tratamiento conservador de la mama con la mastectomía radical, por ejemplo, Hedley Atkins y colegas en el Reino Unido a principios de los años sesenta y, posteriormente, Veronesi y colegas en Italia. El cuadro global confirmó los resultados de Fisher: no había evidencia científica de que la mastectomía radical contribuyera a una supervivencia más prolongada, incluso después de 20 años de seguimiento. [3] Se realizaron otros ensayos aleatorizados, en Suecia e Italia, así como en el Reino Unido y los Estados Unidos, para comparar muchas otras formas de tratamiento, por ejemplo, la intervención quirúrgica seguida de radioterapia en comparación con la operación sola, y comparaciones entre las quimioterapias de corta y larga duración.
En general, los resultados de estos primeros ensayos y de estudios de laboratorio exhaustivos respaldaron la teoría de que el cáncer de mama era realmente una enfermedad sistémica, en el que las células cancerosas se diseminaban por el torrente sanguíneo antes de que el tumor de la mama fuese detectable. [4] Debido a la creciente cantidad de evidencia científica, cada vez más médicos de todo el mundo se convencían de que la cirugía radical era más perjudicial que beneficiosa.
Cuestionamiento del enfoque «cuanto más, mejor» en la cirugía para el cáncer de mama. (presiona para agrandar)
Además, en las últimas décadas del siglo XX, también comenzaron a cambiar las actitudes de las pacientes y la población en general. Encabezados por el trabajo de pacientes activistas como Rose Kushner en los EE. UU. y otros lugares, grupos de pacientes mejor informadas de todo el mundo se unieron para poner en tela de juicio el enfoque «cuanto más, mejor» en relación con la cirugía y el paternalismo médico que a menudo lo acompañaba.
Esta extendida actividad tanto de pacientes como de profesionales de la salud cuestionó eficazmente los excesos quirúrgicos del pasado casi en todos lados. Sin embargo, aunque parezca mentira, aún hay algunos informes sobre la práctica de cirugías mamarias innecesarias y mutiladoras; por ejemplo, en 2003, se realizaron más de 150 operaciones mamarias radicales en Japón. [5]
Hacia 1985, el número abrumador de ensayos sobre cáncer de mama, relacionados con todos los aspectos del tratamiento, hacía muy difícil que las personas se mantuvieran suficientemente al día en cuanto a los hallazgos. Para resolver este problema, Richard Peto y sus colegas de Oxford reunieron los resultados de todos los estudios en la primera de una serie revisiones sistemáticas de toda la información acerca de todas las mujeres que habían participado en los numerosos estudios realizados. [6] Hoy en día, se actualizan y se publican periódicamente revisiones sistemáticas de los tratamientos para el cáncer de mama.[7, 8]
